Deux études du « New england journal of medicine » (NEJM), menées chez des personnes vaccinées ayant fait une thrombose atypique permettent d’en savoir un peu plus sur cet effet survenu après vaccination par AstraZeneca.
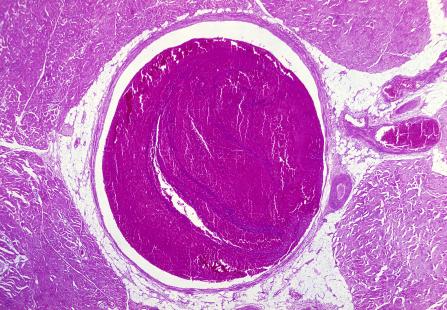
Dans ces deux études, les sujets ont développé une thrombocytopénie modérée à sévère et des complications thrombotiques à des sites inhabituels débutant environ 1 à 2 semaines après la vaccination contre le Covid avec le vaccin AstraZeneca (l’une menée sur 11 patients en Allemagne et en Autriche et l’autre sur 5 patients en Norvège). Les chercheurs ont été surpris par le profil des patients : des femmes jeunes, avec des thromboses sur des sites insolites (au niveau abdominal, sur des gros vaisseaux comme des thromboses portales, des thromboses veineuses cérébrales) et survenues en association à une baisse des plaquettes.
Après analyses notamment sanguines, les chercheurs ont constaté que les patients avaient tous un taux élevé d'anticorps dirigés contre des complexes « facteur plaquettaire 4 - polyanions ». Ils ont donc conclu qu’il s’agissait d’une thrombopénie thrombotique immunitaire médiée par ces anticorps qui reconnaissent le facteur plaquettaire 4 (FP4).
Ressemblance
Cliniquement, cette pathologie imite la thrombocytopénie auto-immune induite par l’héparine (ou TIH), une maladie rare déjà connue. La TIH survient chez environ 1 % des patients exposés à l'héparine pendant au moins une semaine, dont 50 % d’entre eux développeront une thrombose. Et la TIH est induite par des anticorps IgG activateurs de plaquettes, qui reconnaissent les complexes multimoléculaires entre le facteur plaquettaire (cationique) et l’héparine (anionique). Il y a alors une activation plaquettaire intense associée à une génération explosive de thrombine pouvant aboutir à des thromboses veineuses et/ou artérielles.
C’est aussi ce que l’on retrouve dans les thromboses suivant une vaccination par AstraZeneca. Sauf que, contrairement à la situation habituelle dans la thrombocytopénie induite par l'héparine, ces patients vaccinés n'ont pas reçu d'héparine pour expliquer la survenue ultérieure de thrombose et de thrombocytopénie.
D'autres déclencheurs
Ces dernières années, il a été reconnu que des déclencheurs autres que l'héparine peuvent provoquer un trouble prothrombotique qui ressemble fortement à la thrombocytopénie induite par l’héparine, notamment certains médicaments polyanioniques (comme le polysulfate de pentosan, le sulfate de chondroïtine hypersulfaté). Un tel syndrome prothrombotique a également été observé en l'absence d'exposition préalable à un médicament polyanionique, par exemple après des infections virales et bactériennes ou une arthroplastie du genou. Ces différents scénarios cliniques avec des déclencheurs non pharmacologiques apparents ont été classés sous le terme de « thrombocytopénie auto-immune induite par l’héparine ». Aujourd’hui, c’est donc un nouveau déclencheur qui a été identifié : la vaccination avec l’AstraZeneca.
Dans les deux études, les auteurs proposent d’appeler « thrombopénie thrombotique immunitaire induite par le vaccin (VITT) » cette variante vaccinale de la thrombopénie spontanée induite par l’héparine.
Mais comment expliquer ce phénomène qui semble induit par la vaccination ? Pour les chercheurs, « les interactions entre le vaccin et les plaquettes ou entre le vaccin et le PF4 pourraient jouer un rôle dans la pathogenèse. Un déclencheur possible de ces anticorps réactifs au FP4 pourrait être l'ADN libre dans le vaccin ».
Un traitement possible
Enfin, les chercheurs émettent des propositions de traitements des patients atteints de thrombose post-vaccinale. Déjà, la pathologie peut être objectivée par un test ELISA- FP4 héparine. « Un résultat ELISA fortement positif obtenu chez un patient qui n'a pas été récemment exposé à l'héparine serait une anomalie frappante », jugent les auteurs.
Mais sans en attendre le résultat de ce test, il faut traiter. L’administration suffisamment tôt d’antithrombotiques non hépariniques serait efficace, selon les auteurs. Les chercheurs allemands proposent aussi d'administrer de fortes doses d'immunoglobulines en intraveineuse pour inhiber l'activation plaquettaire. Cette recommandation est parallèle à l'expérience du traitement de la thrombopénie auto-immune sévère induite par l’héparine.

Bilan 2024
L’officine, toujours premier lieu de vente des compléments alimentaires
Nouveau médicament
Infections urinaires : un antibiotique oral approuvé aux États-Unis
MDD
Wellpharma enrichit son offre pour la famille
Huiles essentielles
EvoluPharm lance deux roll-on